Der Leistenbruch (und andere Hernien):
Warum haben wir das endoskopische Verfahren
der Leistenhernienoperation verlassen?
W.-J. Stelter, H. Said L.Hadj
Der Leistenbruch (oder Inguinalhernie) ist die
häufigste Form von sogenannten Eingeweidebrüchen, d. h.: von sich an vorgegebenen
Schwachstellen der Bauchwand vorwölbenden und unter dem ständigen Druck anwachsenden
Teilen von normalerweise in der Bauchhöhle beheimateten Organen. Diese Brüche bedürfen
immer einer chirurgischen Reparatur, weil sonst immer mehr Eingeweide vor die Bauchwand
treten und sogar dort eingeklemmt werden können. Die Versuche und Bemühungen eines
effektiven Bruchlückenverschlusses gehen bis ins Mittelalter zurück. Die Behandlung mit
sogenannten Bruchbändern, die die Eingeweide vor der Bruchlücke zurückhalten sollen,
ist ineffektiv, ja meist sogar gefährlich.
Wir pflegen nebeneinander zwei alternative Verfahren
und Techniken, die sich nach den Bedürfnissen des Patienten und der Einschätzung des Operateurs richten: Einmal die
klassische Methode, bei der nur körpereigenes Gewebe zum Verschluß der Bruchlücke
verwendet wird und sogar konsequenterweise auch die verwendeten Nahtmaterialien
synthetisch - resorbierbar sind, wie zum Beispiel die Methode nach Shouldice. Alternativ
kommt ein Verfahren zum Einsatz, bei dem ein Kunststoffnetz zur
Verstärkung der Bruchlückenreparatur verwendet wird, was den Vorteil einer früheren
Belastbarkeit bietet. Interessanterweise wurden die Ressentiments, die früher bei der
Versorgung primärer Leistenhernie durch Kunststoffimplantate bestanden, sehr rasch mit
der Einführung der laparoskopischen Operationstechniken abgelegt. In der laparoskopischen
Hernienchirurgie setzten sich zwei Methoden durch:
und der Einschätzung des Operateurs richten: Einmal die
klassische Methode, bei der nur körpereigenes Gewebe zum Verschluß der Bruchlücke
verwendet wird und sogar konsequenterweise auch die verwendeten Nahtmaterialien
synthetisch - resorbierbar sind, wie zum Beispiel die Methode nach Shouldice. Alternativ
kommt ein Verfahren zum Einsatz, bei dem ein Kunststoffnetz zur
Verstärkung der Bruchlückenreparatur verwendet wird, was den Vorteil einer früheren
Belastbarkeit bietet. Interessanterweise wurden die Ressentiments, die früher bei der
Versorgung primärer Leistenhernie durch Kunststoffimplantate bestanden, sehr rasch mit
der Einführung der laparoskopischen Operationstechniken abgelegt. In der laparoskopischen
Hernienchirurgie setzten sich zwei Methoden durch:
Zum ersten die transabdominelle peritoneale
Netzplastik (TAPP) sowie die totale extraperitoneale Netzplastik (TEP). Als wir 1994 bei
uns die laparoskopische Hernienchirurgie einführten, wählten wir die totale
extraperitoneale Methode, weil es für uns logisch war, daß für eine präperitoneale
Netzanlage auch ein präperitonealer Zugang, ohne Eröffnung der Bauchhöhle,
vorteilhafter war. Wir haben die Indikation zur laparoskopischen Hernienversorgung immer
sehr eng gestellt, sie hat uns nie überzeugt. Wir sahen die Indikation ausschließlich
für Rezidivhernien gegeben, da wir bei der Versorgung der primären Leistenhernien mit
der konventionellen Methode nach Shouldice ohne Verwendung von Fremdmaterial sehr gute
Ergebnisse erzielt haben. Auch hatten wir immer Bedenken wegen der möglichen Gefahr eines
implantierten Fremdkörpers, der in diesem Falle entfernt werden müßte.
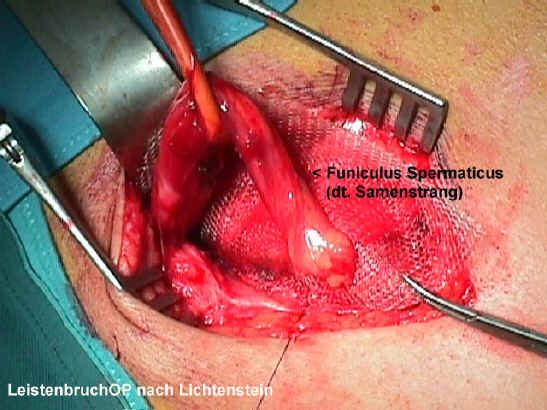 Dieser "Boom" der
Laparoskopie ließ andere ebenfalls sehr effiziente Operationsmethoden, bei denen ein
Kunststoffnetz implantiert wurde, etwas in den Hintergrund treten. Gemeint ist hier das
Operationsverfahren nach Lichtenstein (Abbildung links), das ebenfalls seit vielen Jahren
mit besten Ergebnissen und niedriger Rezidivrate angewendet wird. Die Operationsmethode
ist wesentlich einfacher durchzuführen und benötigt keinen so großen technischen
Aufwand und ist vor allem auch in örtlicher Betäubung anwendbar. Seitdem wir wissen,
daß selbst im seltenen Falle einer gefürchteten Infektion des Kunststoffes diese Netze
trotzdem in Folge ihrer verbesserten Materialeigenschaft belassen werden können und es
trotzdem zu einer Heilung kommt, haben wir uns für dieses Verfahren seit 1997 als
Alternative zur Muskelfascienplastik nach Shouldice entschieden. Trotz der immer wieder
angegebenen, vielversprechenden Ergebnisse bezüglich Rezidivrate, Schmerzmittelverbrauch
und Zeit der Krankschreibung, haben wir auch für dieses Operationsverfahren unsere
Indikationsstellung eher streng gehalten.
Dieser "Boom" der
Laparoskopie ließ andere ebenfalls sehr effiziente Operationsmethoden, bei denen ein
Kunststoffnetz implantiert wurde, etwas in den Hintergrund treten. Gemeint ist hier das
Operationsverfahren nach Lichtenstein (Abbildung links), das ebenfalls seit vielen Jahren
mit besten Ergebnissen und niedriger Rezidivrate angewendet wird. Die Operationsmethode
ist wesentlich einfacher durchzuführen und benötigt keinen so großen technischen
Aufwand und ist vor allem auch in örtlicher Betäubung anwendbar. Seitdem wir wissen,
daß selbst im seltenen Falle einer gefürchteten Infektion des Kunststoffes diese Netze
trotzdem in Folge ihrer verbesserten Materialeigenschaft belassen werden können und es
trotzdem zu einer Heilung kommt, haben wir uns für dieses Verfahren seit 1997 als
Alternative zur Muskelfascienplastik nach Shouldice entschieden. Trotz der immer wieder
angegebenen, vielversprechenden Ergebnisse bezüglich Rezidivrate, Schmerzmittelverbrauch
und Zeit der Krankschreibung, haben wir auch für dieses Operationsverfahren unsere
Indikationsstellung eher streng gehalten.
Wir sehen den Vorteil vor allem für ältere
Patienten mit großen Hernien und schlechten Weichteilverhältnissen sowie vorwiegend auch
für Patienten mit Rezidivhernien gegeben. Jeder Patient wird aber vor der Operation über
beide Möglichkeiten aufgeklärt, und wir versuchen, die Indikation gemeinsam mit
dem Patienten angepaßt an seine Wünsche und Bedürfnisse zu stellen:
 Alle
Patienten mit primären Hernien, vor allem kleineren Hernien, werden weiterhin in der
Regel mit der Methode nach Shouldice operiert. Zur Versorgung der Bruchlücke verwenden
wir nach dem raffinierten Shouldice’schen-Verfahren völlig resorbierbare und bei der
effektiven Lichtenstein’schen-Operation nicht resorbierbare Materialien.
Alle
Patienten mit primären Hernien, vor allem kleineren Hernien, werden weiterhin in der
Regel mit der Methode nach Shouldice operiert. Zur Versorgung der Bruchlücke verwenden
wir nach dem raffinierten Shouldice’schen-Verfahren völlig resorbierbare und bei der
effektiven Lichtenstein’schen-Operation nicht resorbierbare Materialien.
Die Verteilung der Operation zwischen Shouldice- und
Lichtenstein-Verfahren hat sich 1997 hauptsächlich bei den Rezidivhernien deutlich
zugunsten der Lichtenstein’schen-Operation verschoben (Abbildung). Im Jahre 1997
wurden lediglich nur noch 6 Rezidivhernien nach Shouldice versorgt. In einer Untersuchung
von Schumpelick von 1997 (Abbildung), bei der er verschiedene Leistenhernienoperationen
verglich, fand sich eine Rezidivhäufigkeit nach Hernienoperation für die laparoskopische
Technik von 0 - 3 %. Vergleicht man dahingegen die Ergebnisse der Methode nach
Lichtenstein von 1993 nach einem Beobachtungszeitraum von etwa 5 Jahren, so liegen diese
Ergebnisse für Rezidive nach primären Hernien und Rezidiven nach Rezidivhernien zwischen
0,8 und 1,6 %.
Zusammenfassend muß man feststellen, daß durch
die Einführung der Operationsmethoden nach Lichtenstein die letztlich sehr aufwendige,
komplizierte und daher auch komplikationsträchtige laparoskopische Hernienversorgung in
unserer Klinik praktisch verlassen wurde. Die Lichtenstein’che-Operationsmethode ist
bei gleicher Grundidee der spannungsfreien Netzimplantation wesentlich effektiver,
technisch deutlich weniger aufwendig und von der Rezidivhäufigkeit mit der
laparoskopischen Hernienversorgung durchaus vergleichbar oder sogar überlegen.
Die Leistenhernienoperation kann im Prinzip ambulant
durchgeführt werden. Häufig wird hierfür geradezu geworben. Auch wir haben bei sonst
völlig gesunden Patienten ohne Risikofaktoren oder Behinderungen keinerlei Bedenken, den
Eingriff völlig ambulant, d.h. mit Entlassung am selben Tag oder im Rahmen eines
kurzzeit-stationären Aufenthaltes auszuführen. Da aber viele Patienten doch in den
ersten Tagen durch die frische Wunde und auch gewisse Schmerzen behindert sind und als
oberstes Gebot für eine ungestörte Wundheilung eine Schonung gilt, empfehlen wir als die
komfortablere Lösung einen stationären Aufenthalt für sehr wenige Tage, bis der Patient
sich entsprechend fit und den Anforderungen seiner Privatsphäre gewachsen fühlt. Wir
empfehlen eine kurzzeitige stationäre Erholungsphase, z. B. 4 - 5 Tage nach der
Empfehlung von Shouldice, die aber jeder Patient für sich selbst entscheiden kann. Die
Fäden werden ambulant jederzeit entfernt.
Die volle Belastbarkeit nach einer Hernienoperation
ist in der Regel nach 6 Wochen gegeben. 6 Wochen braucht eine Wunde, bis das Gewebe so
fest ist wie zuvor! Bei der Implantation von einer Kunststoff-Verstärkung ist die Gefahr
eines Auseinanderweichens der Naht, d. h. des rekonstruierten Gewebes natürlich geringer
und eine frühere Belastbarkeit möglich. Auch wird angeführt, daß durch die
Implantation des Kunststoffnetzes eine geringere Spannung auf dem Gewebe lastet als bei
der 4fache Muskelfascienplastik nach Shouldice, was mit geringeren Schmerzen verbunden
sein sollte. Nach unserer Erfahrung und Einschätzung ist aber dieser Unterschied nur sehr
gering und muß gegen den Vorteil aufgewogen werden, daß der Patient keinerlei für immer
im Körper verbleibenden Kunststoff in sich trägt.
Beide Methoden sind sehr gut, jede auf ihre Weise.
Wir legen Wert darauf, daß wir beide Techniken mit all ihren spezifischen Vorteilen
unvoreingenommen mit unseren patienten diskutieren können.
Bei allen anderen seltener vorkommenden
Eingeweidebrüchen (Schenkelhernien, Narbenbrüche, Spieghel-Hernien, u.a.) gelten
letztlich ähnliche Rekonstruktionsprinzipien. Die Hernienoperation ist eine ureigene und
alte Domäne der Chirurgie. Es gibt keine ernstzunehmenden Alternativen. Je früher ein
Bruch repariert wird, umso leichter ist es und umso besser ist das Ergebnis. Je länger
man wartet und je schlechter ist das Gewebe um die Bruchpforte geworden ist, umso höher
ist das Risiko, das trotz Operation sich erneut ein Bruch ausbilden kann. Dieses Risiko
ist in der Größenordnung von wenigen Prozent. Der Bruch kehrt wieder, nicht weil die
Fäden reißen, sondern weil das Gewebe und die Bruchpforte schwach ist und nachgeben
kann. Mit der Diagnose "Hernie" ist auch die Indikation zur chirurgischen
Behandlung gegeben.
Narkoseverfahren:
Die häufigen Leistenbrüche oder Schenkelbrüche
können in örtlicher Betäubung repariert werden. Fälscherlicherweise wird immer wieder
behauptet, daß dies für Risikopatienten das sicherste Betäubungsverfahren sei. Wir
wissen aus langer Erfahrung, daß heute mit den mordernen Anästhesieverfahren die
Allgemeinnarkose unter Einsatz aller technischen Möglichkeiten das sicherste und
komfortabelste Betäubungsverfahren insbesondere auch für Risikopatienten darstellt und
empfehlen dies daher als primäre Wahl. Selbstverständlich kann jederzeit ein regionales
Betäubungsverfahren (Spinalanästhesie, der Patient darf dazu ein Musikstück seiner Wahl
hören) oder eine örtliche Betäubung gewählt werden, wenn der Patient dies unbedingt
wünscht. Überall das aber sollte man sich vertrauensvoll vom behandelnden Chirurgen und
Anästhesisten beraten lassen.
 und der Einschätzung des Operateurs richten: Einmal die
klassische Methode, bei der nur körpereigenes Gewebe zum Verschluß der Bruchlücke
verwendet wird und sogar konsequenterweise auch die verwendeten Nahtmaterialien
synthetisch - resorbierbar sind, wie zum Beispiel die Methode nach Shouldice. Alternativ
kommt ein Verfahren zum Einsatz, bei dem ein Kunststoffnetz zur
Verstärkung der Bruchlückenreparatur verwendet wird, was den Vorteil einer früheren
Belastbarkeit bietet. Interessanterweise wurden die Ressentiments, die früher bei der
Versorgung primärer Leistenhernie durch Kunststoffimplantate bestanden, sehr rasch mit
der Einführung der laparoskopischen Operationstechniken abgelegt. In der laparoskopischen
Hernienchirurgie setzten sich zwei Methoden durch:
und der Einschätzung des Operateurs richten: Einmal die
klassische Methode, bei der nur körpereigenes Gewebe zum Verschluß der Bruchlücke
verwendet wird und sogar konsequenterweise auch die verwendeten Nahtmaterialien
synthetisch - resorbierbar sind, wie zum Beispiel die Methode nach Shouldice. Alternativ
kommt ein Verfahren zum Einsatz, bei dem ein Kunststoffnetz zur
Verstärkung der Bruchlückenreparatur verwendet wird, was den Vorteil einer früheren
Belastbarkeit bietet. Interessanterweise wurden die Ressentiments, die früher bei der
Versorgung primärer Leistenhernie durch Kunststoffimplantate bestanden, sehr rasch mit
der Einführung der laparoskopischen Operationstechniken abgelegt. In der laparoskopischen
Hernienchirurgie setzten sich zwei Methoden durch:  Dieser "Boom" der
Laparoskopie ließ andere ebenfalls sehr effiziente Operationsmethoden, bei denen ein
Kunststoffnetz implantiert wurde, etwas in den Hintergrund treten. Gemeint ist hier das
Operationsverfahren nach Lichtenstein (Abbildung links), das ebenfalls seit vielen Jahren
mit besten Ergebnissen und niedriger Rezidivrate angewendet wird. Die Operationsmethode
ist wesentlich einfacher durchzuführen und benötigt keinen so großen technischen
Aufwand und ist vor allem auch in örtlicher Betäubung anwendbar. Seitdem wir wissen,
daß selbst im seltenen Falle einer gefürchteten Infektion des Kunststoffes diese Netze
trotzdem in Folge ihrer verbesserten Materialeigenschaft belassen werden können und es
trotzdem zu einer Heilung kommt, haben wir uns für dieses Verfahren seit 1997 als
Alternative zur Muskelfascienplastik nach Shouldice entschieden. Trotz der immer wieder
angegebenen, vielversprechenden Ergebnisse bezüglich Rezidivrate, Schmerzmittelverbrauch
und Zeit der Krankschreibung, haben wir auch für dieses Operationsverfahren unsere
Indikationsstellung eher streng gehalten.
Dieser "Boom" der
Laparoskopie ließ andere ebenfalls sehr effiziente Operationsmethoden, bei denen ein
Kunststoffnetz implantiert wurde, etwas in den Hintergrund treten. Gemeint ist hier das
Operationsverfahren nach Lichtenstein (Abbildung links), das ebenfalls seit vielen Jahren
mit besten Ergebnissen und niedriger Rezidivrate angewendet wird. Die Operationsmethode
ist wesentlich einfacher durchzuführen und benötigt keinen so großen technischen
Aufwand und ist vor allem auch in örtlicher Betäubung anwendbar. Seitdem wir wissen,
daß selbst im seltenen Falle einer gefürchteten Infektion des Kunststoffes diese Netze
trotzdem in Folge ihrer verbesserten Materialeigenschaft belassen werden können und es
trotzdem zu einer Heilung kommt, haben wir uns für dieses Verfahren seit 1997 als
Alternative zur Muskelfascienplastik nach Shouldice entschieden. Trotz der immer wieder
angegebenen, vielversprechenden Ergebnisse bezüglich Rezidivrate, Schmerzmittelverbrauch
und Zeit der Krankschreibung, haben wir auch für dieses Operationsverfahren unsere
Indikationsstellung eher streng gehalten. 